Spezialgebiet SLE (Systemischer Lupus erythematosus)
Der SLE ist die häufigste entzündliche Bindegewebserkrankung (= Konnektivitis, oder auch Kollagenose genannt). Sie hat eine Prävalenz von etwa 1%o. Das Verhältnis Frauen zu Männer beträgt etwa 6 zu 1. Als Faustregel gilt: Je früher die Krankheit beginnt, desto schwerer verläuft sie. Die Erfahrung lehrt ferner, dass organbedrohliche Krankheitsschübe nach der Menopause selten sind.
Der SLE ist ein Chamäleon. Er kann im Wesentlichen 8 Organsysteme betreffen. Oft beginnt er mit Beteiligung von Haut und Gelenken, er kann sich aber auch als Nierenerkrankung erstmals bemerkbar machen. Gewisse Organsysteme sind bei praktisch allen SLE-Erkrankten aktiv, andere nur bei sehr wenigen. Daten unsere Nord-Ostschweizer Kohorte illustrieren dies exemplarisch:
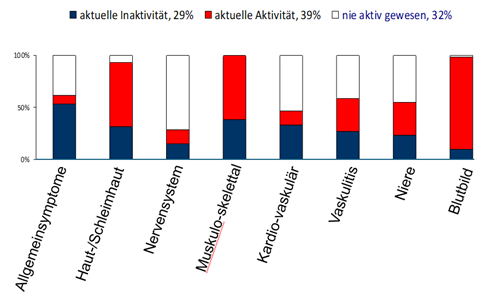
Die Studie zeigt, dass fast alle Betroffenen zum Zeitpunkt der Untersuchung typische Veränderungen im Blutbild (Hämatologie) aufwiesen und Beschwerden in Muskeln und Gelenken sowie Befunde der Haut respektive Schleimhaut hatten. Das Nervensystem war bei vielen nie vom SLE befallen, die Niere sowie die Kreislauforgane in etwas über der Hälfte der Fälle.
Blutuntersuchungen der Kohorte zeigen, dass auch bei Fehlen von Beschwerden eine immunologische Aktivität nachweisbar bleibt [ref1]. Die begründet die Basistherapie mit Antimalarika, typischerweise mit Plaquenil (5mg/kg KG/ Tag) als lebensbegleitende Massnahme. Unzählige Fälle dokumentieren schwere Rückfälle (Rezidive) bei Absetzen dieses Medikamentes infolge langdauernder Beschwerdefreiheit.
Eine weitere Information ist für Betroffene sehr wichtig:
Eine Krankheitsaktivierung von 7 der 8 genannten Organsysteme ist wahrnehmbar, führt also zu krankheitstypischen Beschwerden.
Achtung Ausnahme: Eine Nierenentzündung (Glomerulonephritis) kann wegen fehlenden Symptomen über Monate verpasst werden, und zu schweren Nierenschäden bis zur Dialyse führen. Es ist daher für SLE PatientInnen wichtig, regelmässig selbst den Blutdruck zu messen, den Urin mit einem Stix (Uristix) zu untersuchen und die Werte einzutragen.
Eine Krankheitsaktivität in den Nieren wird sich im Sinne der Erhöhung des Blutdruckes und von Eiweiss und/oder Blut (Erythrozyten) im Urin bemerkbar machen lange bevor Beschwerden auftreten.
Da in den vergangenen Jahren diverse sehr wirksame Medikamente verfügbar wurden, sei ab hier auf die neuen therapeutischen Optionen eingegangen.
Belimumab (Benlysta): Dieser monoklonale Antikörper (deshalb Endigung des Wirkstoffnamens «mab») richtet sich gegen B Lymphozyten. Ursprünglich für Haut- und Gelenkerkrankung des SLE getestet zeigte sich in Folgestudien, dass Belimumab sehr wirksam bei Lupusnephritis (Nierenbeteiligung) ist.
Auch die Kombination mit Rituximab, einem Antikörper der die B Lymphozyten eliminiert wurde erfolgreich getestet.
Anifrolumab (Saphnelo): Die bisherigen Lupusmedikamente sind im Wesentlichen gegen Zellen des Immunsystems gerichtet. Anifrolumab unterbindet demgegenüber die Wirkung von Interferon, einem Zytokin, welches bei SLE eine wichtige Rolle spielt. Das Biologicum ist sehr wirksam gegen Haut- und Gelenkbeteiligung und Allgemeinsymptome und führt zu deutlicher Einsparung an Cortisonpräparaten
Voclosporin (Lupkynis): Ein neuer Calcineurin-Inhibitor, der zur Behandlung der Glomerulonephritis eingesetzt wird.
Obinutuzumab (Gazyvaro): Analog dem Rituximab werden mit Obinutuzumab B Lymphozyten eliminiert. Die Wirkung ist profunder als mit Rituximab. Obinutuzumab wurde zuerst zur Behandlung von Lymphomen eingeführt, ist seit kurzem aber auch für Glomerulonephritis verfügbar.
Wir sehen, dass neben den herkömmlichen Mitteln wie Plaquenil, Azathioprin, MMF, Methotrexat, Cyclosporin, Tacrolimus, Glukokortikoiden (Prednison), Cyclophosphamid (Endoxan) neue therapeutische Optionen zur Verfügung stehen die bis auf Obinutuzumab bereits in die Europäischen Behandlungsempfehlungen aufgenommen wurden.
EULAR recommendations for the management of systemic lupus erythematosus: 2023 update - Annals of the Rheumatic Diseases: https://ard.eular.org/article/S0003-4967(24)00386-8/fulltext
Schlussbemerkung: Die medikamentöse Behandlung des SLE hat grosse Fortschritte gemacht, ist aber entsprechend komplex geworden. Ein schwerer Schub des SLE erfordert sehr gute Kenntnisse und hinreichend klinische Erfahrung.
Es kommen typischerweise mehrere Medikamente gleichzeitig zum Einsatz, die Wirkung und die Nebenwirkungen müssen engmaschig überprüft und insbesondere auch die Prednisondosis regelmässig angepasst werden.
Im Falle einer stabilen Remission kann die Medikation sukzessive reduziert werden, im Idealfall bis zur Monotherapie mit Plaquenil.